骨が少なくてインプラントは無理と言われた方へ。再生医療で骨は作れる時代へ
インプラントの成功率を上げる鍵:自分の血液で作る『CGF・AFG療法』と注目のエクソソーム治療
従来治療との違いと、歯周病・歯茎退縮への再生医療の可能性

はじめに
「骨が足りないからインプラントは無理」──そんな診断にショックを受けた経験はありませんか?
従来の治療では、インプラントには十分な骨量が必要とされ、骨が減ってしまった方は選択肢が限られていました。しかし 2026年現在、歯科医療は“治す”治療から“再生する”治療へと大きく進化を遂げています。
再生医療は単なる未来の技術ではなく、すでに骨や歯茎の再生・改善に応用されている現実の治療法です。その中でも以下の3つが、特に注目されています:
-
自分の血液から作る CGF・AFG療法
-
幹細胞由来の エクソソーム治療
-
再生医療に基づく 骨造成・歯周組織再生
本記事では、それぞれを詳しく解説し、最新の研究や事例を交えながら、10年後も健康に噛むための「選択肢」と「理由」を読み解きます。
再生医療の本質:治すから再生する時代へ
従来の歯科治療は、以下のような対処療法が中心でした:
-
痛みのある歯を抜く
-
隣の歯を削る
-
欠損には人工物を入れる
しかしこれからの歯科医療は、**患者自身の組織の力を活かし、失われた骨や歯周組織を“再生する”**方向へとシフトしています。
再生医療は単なる補填ではなく、細胞レベルでの修復や機能回復を目指すものです。
1. なぜ骨が必要なのか?
インプラント治療は、チタン製の人工歯根を顎の骨に埋め込み、歯の機能を回復する治療です。
その安定性・長期的な成功率は、埋入される骨量に直結します。
-
骨量が不足 → インプラントが支えられない
-
骨が薄い・吸収が進んでいる → 手術ができない、または成功率が低い
これは非常に一般的な問題です。加齢、歯周病、長年の欠損放置などで骨が減少した患者さんは多く、「インプラント治療を断られる原因」のひとつにもなっています。
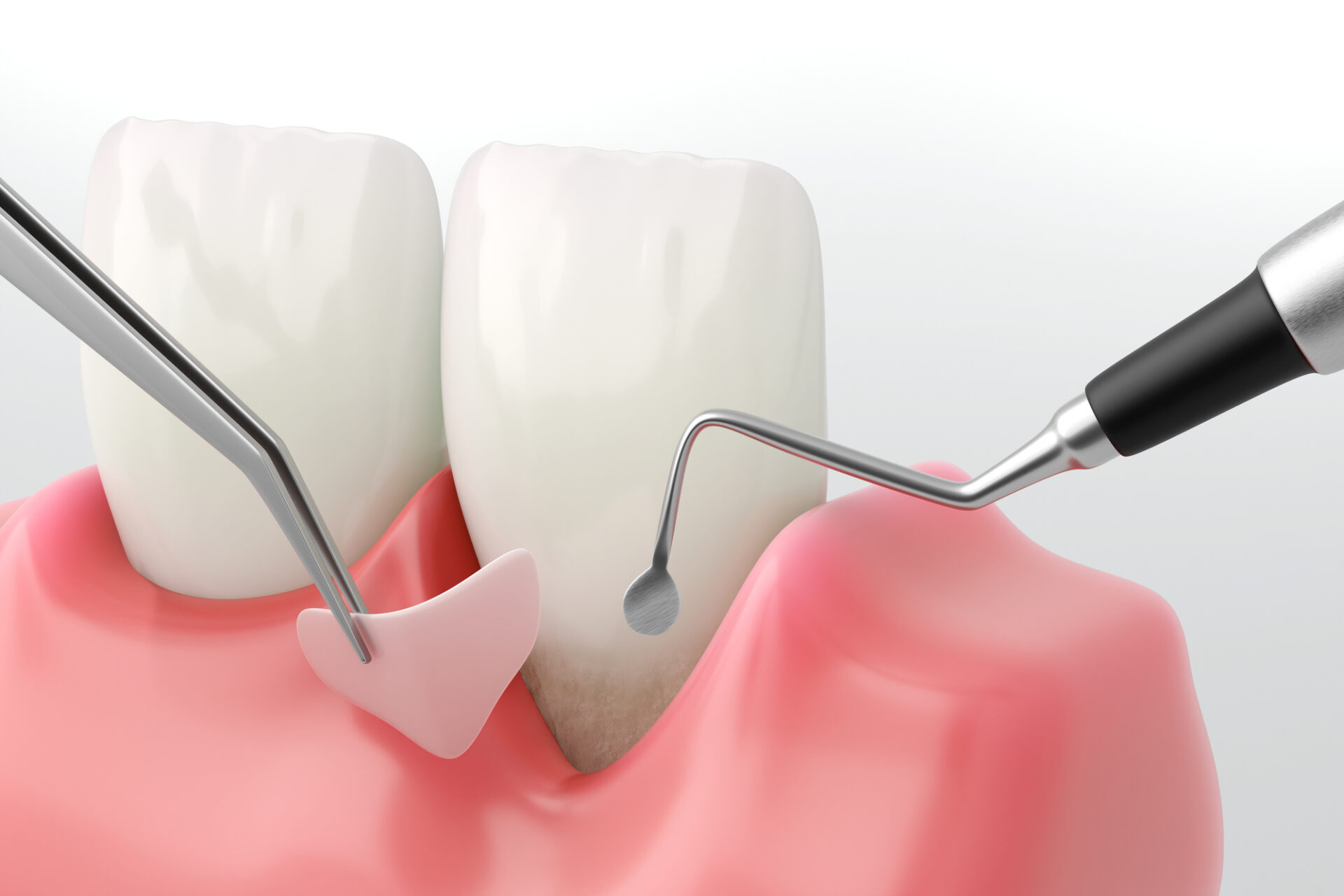
2. 再生医療で“骨が作れる”時代に
2-1. CGF・AFG療法とは?
CGF(Concentrated Growth Factors) と AFG(Autologous Fibrinogen Glue) は、いずれも患者自身の血液を使って成長因子や治癒促進物質を抽出し、骨や歯茎の再生をサポートする治療法です。
-
CGF: 血液から濃縮した成長因子およびフィブリンゲル
-
AFG: 血漿(血液成分)をゲル化し、骨補填材と混ぜて安定性を高める材料
どちらも添加物を使わず、自分の血液のみで作られる安全性の高い再生材料です。
📍CGF・AFGの特徴
-
完全自己由来 → 拒絶反応・感染リスクが低い
-
骨造成や歯周外科にも応用可能
-
手術後の治癒が早く、腫れ・痛みが軽減
3. CGF・AFG療法の実際:骨再生の現場から
3-1. 事例:骨量不足からインプラント可能に
60代男性。
歯周病が進行し、奥歯の骨量が不足。従来は「インプラント不可」と診断されました。
そこでCGF療法を併用した骨造成治療を実施。
-
手術後6ヶ月で十分な骨量が再生
-
安定したインプラント埋入が可能に
-
術後1年で自然な噛み心地を実感
このように、骨量が足りないと言われた方でも、再生医療によってインプラントが可能になるケースが増えています。
3-2. 外科処置の幅が広がる
CGF・AFGは骨造成だけでなく、歯茎の回復や歯周外科処置にも応用されています。特に抜歯後の治癒促進や、GBR(骨誘導再生法)との併用など、治療オプションを大きく広げる役割を果たしています。

4. エクソソーム治療:次世代の再生アプローチ
最近、注目を集めているのが エクソソーム治療です。エクソソームは細胞が放出する微小な粒子で、細胞間のシグナル伝達を担う物質です。
4-1. エクソソームの作用
医学研究では、幹細胞由来エクソソームが以下のような再生作用を持つことが報告されています:
-
骨形成促進(骨量の増加)
-
炎症抑制(歯周病環境の改善)
-
血管新生促進(組織修復を助ける)
-
歯周組織・歯槽骨再生の可能性
幹細胞そのものを移植するのではなく、細胞が分泌する成分そのものを使うため、細胞治療と比べて安全性・扱いやすさに優れる点が特徴です。
4-2. 最新の研究で明らかになったこと
国際的な研究レビューでは、エクソソーム治療により次のような効果が観察されています:
-
骨量・骨密度の改善
-
骨再生関連タンパク質の増加
-
歯周炎モデルにおける炎症抑制
また、**エクソソームの純度や抽出方法(例:サイズ排除クロマトグラフィー vs 超遠心法)**が生体効果に影響することも報告されており、研究は日々進化しています。
5. 歯周病・歯茎退縮への再生医療
5-1. 歯周病による骨吸収と歯茎の退縮
成人の多くが経験する歯周病は、歯を支える骨や歯茎を破壊します。一般的には次のような症状が進行します:
-
歯茎の腫れ・出血
-
歯槽骨の吸収
-
歯茎の後退 → 知覚過敏や審美性の低下
これまでは「治療で進行を止めることができても、失われた骨や歯茎を元に戻すのは難しい」と言われてきました。
5-2. 再生医療の役割と限界
できること
-
歯槽骨の再生・改善
-
歯周組織の再生サポート
-
歯茎の体積回復(事例あり)
できないこと
-
完全な歯そのものの再生(現在の技術では実用段階には至っていない)
つまり、失われた組織の補完・再生は可能ですが、元の状態に「完全に戻す」という意味では、治療効果に個人差があることも理解する必要があります。
6. 再生医療の統計・成功率に関する研究
現在、再生医療の臨床データはまだ発展途上ですが、以下の点は複数の研究で支持されています:
-
CGFを補助に用いたインプラントは治癒促進・成功率向上の傾向あり
-
エクソソーム治療は前臨床(動物)モデルで骨再生効果が確認されている
-
エクソソームは炎症抑制にも寄与する可能性が示唆されている
また、患者の回復期間短縮や術後の不快感軽減、免疫反応の低下など、生活の質向上にも寄与する結果が報告されています。
7. 従来治療との比較:何が違うのか?
| 項目 | 従来治療 | 再生医療 |
|---|---|---|
| 骨量不足時の対応 | 人工骨、骨移植 | CGF・AFG、エクソソームによる再生 |
| 免疫反応 | 人工素材依存 | 自己由来材料で安全性向上 |
| 治癒速度 | 比較的遅い | 促進が期待される |
| 長期安定性 | 埋入技術に依存 | 組織再生により安定性向上の余地 |
8. 未来予測:2026年以降の歯科再生医療
再生医療の研究は日々進化しています。
細胞培養上清液などを用いた骨再生インプラント治療が既に一部歯科クリニックで開始され、治療オプションとして浸透しつつあります。
また、学術研究では「エクソソームが骨再生のみならず周囲組織の免疫環境を改善する可能性」や、「特定の成長因子を含むエクソソームが骨量増加を誘導する」など、新しいエビデンスが続々と発表されています。
9. 10年後も自分の歯で噛むために選ぶべき理由
最後に、「今、再生医療を選ぶべき理由」をまとめます:
-
骨や歯茎が少なくても治療可能なケースが広がる
-
自己由来素材を使うことで安全性・安定性が向上
-
術後の回復が早く、日常生活への影響が少ない
-
長期的なインプラント成功率を向上させる可能性
-
将来さらなる治療オプションにつながる最新技術への先取り
再生医療は単なる“先進治療”ではなく、長期的な口腔健康を守る戦略として非常に有効です。

まとめ
再生医療は、もはや研究段階の技術ではなく、現実に臨床で活用されている治療法です。
CGF・AFG療法やエクソソーム治療は、骨の再生・インプラント成功率の向上・歯周病改善へのアプローチとして、その可能性が広がっています。
“10年後も自分の歯で噛むために”今できる最善の選択──
それが 再生医療を視野に入れた治療計画です。
当院でも積極的に再生医療に取り組んでいます。
