「歯は一度失うと元に戻らない」
長年、歯科医療ではそれが“常識”でした。
虫歯で削った歯は人工材料で補う。
歯周病で失った骨は止めることしかできない。
抜けた歯はインプラントや入れ歯で補綴する。
しかし2026年現在、歯科医療は大きな転換期を迎えています。
それが、
「再生させる歯科医療」
という考え方です。
特に近年、世界中で研究が加速しているのが、
- エクソソーム
- 骨再生
- 歯周組織再生
という3つの分野です。
これまで“不可能”とされてきた、
「骨を増やす」
「歯茎を回復させる」
「歯を支える組織を再構築する」
という治療が、現実の臨床に入り始めています。
今回は、2026年時点で
「歯はどこまで再生できるのか?」
を、歯科医師の視点から、できるだけわかりやすく詳しく解説していきます。
エクソソームとは?
細胞同士が会話する「情報カプセル」
エクソソームとは、細胞から放出される非常に小さなカプセル状の物質です。
サイズは約30〜150nm(ナノメートル)ほどで、人間の目ではもちろん、通常の顕微鏡でも見えないレベルの微細なものです。
しかし、この小さなカプセルの中には、
- タンパク質
- mRNA
- microRNA
- 成長因子
- 修復シグナル
など、細胞の働きを調整する重要な情報が詰め込まれています。
簡単にいうと、
「細胞から細胞へのメッセージ」
を運ぶ役割を持っています。
なぜ歯科で注目されているのか?
歯科では、
- 歯周病
- インプラント周囲炎
- 骨吸収
- 歯茎の炎症
- 組織老化
など、“慢性的な炎症”が大きな問題になります。
エクソソームは、これらに対して、
- 炎症を抑える
- 血流を改善する
- 細胞の修復を促す
- 新しい血管形成を助ける
- 組織再生を促進する
可能性が研究されています。
特に近年は、
「幹細胞そのものを使う」
よりも、
「幹細胞が出すエクソソームを利用する」
方向へ研究が進んでいます。
これは安全性や管理面のメリットが大きいためです。
歯科で期待されている用途
現在研究・応用が進んでいるのは、
1. 歯周病治療
歯周病で壊れた組織の修復促進。
2. 骨再生
インプラント前の骨造成や骨欠損回復。
3. インプラント周囲炎
炎症抑制や組織安定化。
4. 歯茎の改善
血流や線維芽細胞活性化による歯肉環境改善。
5. アンチエイジング
口腔老化・口元の若返り分野。
ただし誤解も多い
ここは非常に重要です。
現在のエクソソーム医療は、
「万能治療」
ではありません。
ネット上では、
- 歯が生える
- すべて治る
- 若返る
など極端な表現もあります。
しかし実際には、
まだ研究段階の部分も多く、
効果や適応には個人差があります。
そのため、現時点では、
「再生環境を整える補助的医療」
として理解することが重要です。
骨再生とは?
歯を支える骨を回復させる医療
骨再生とは、
失われた骨を回復・再構築する治療
です。
歯科では特に、
- 歯周病
- 抜歯後
- インプラント治療
- 外傷
- 加齢
などによって骨が減少します。
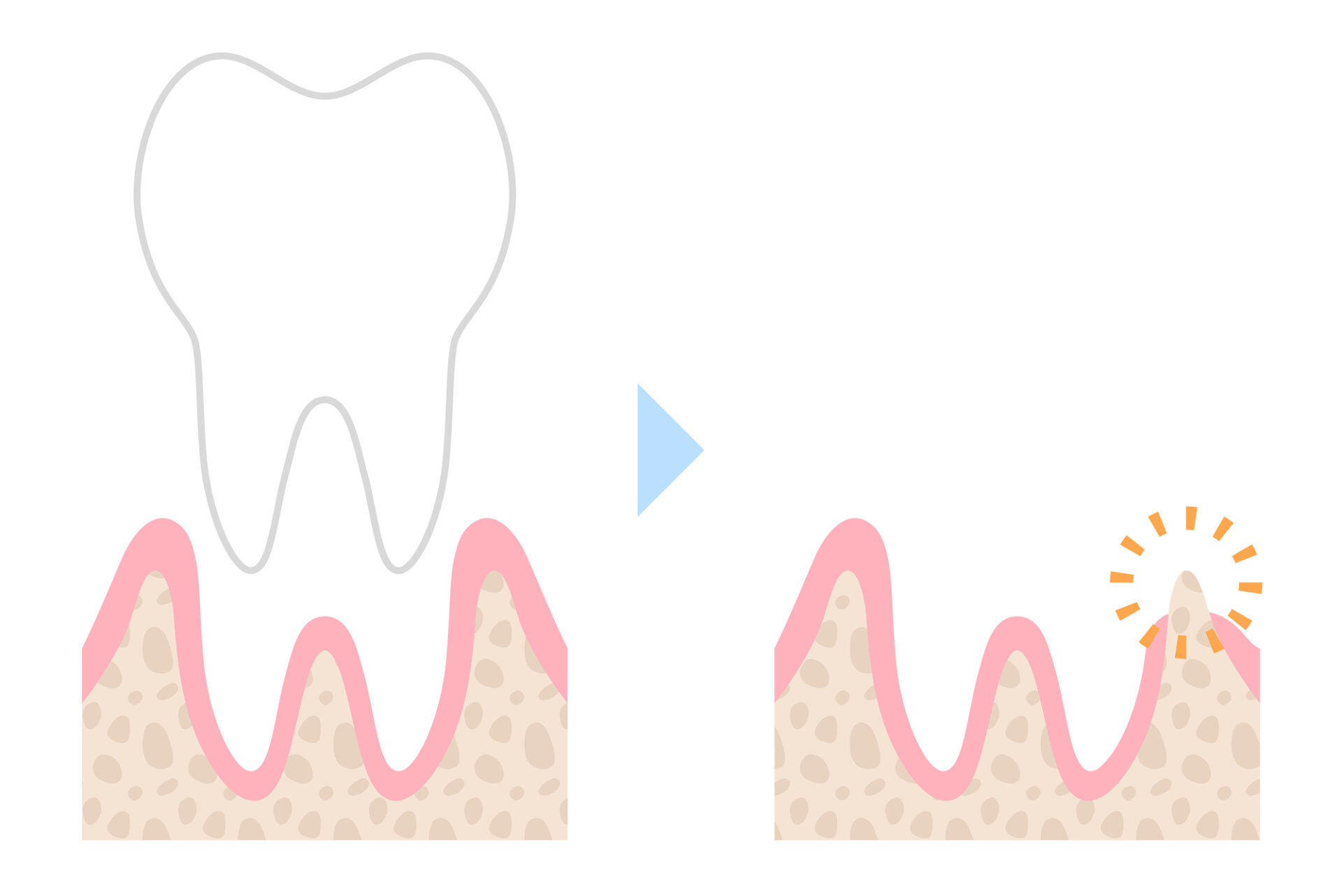
歯を支える骨は、
歯槽骨(しそうこつ)
と呼ばれます。
この骨が減ると、
- 歯がグラグラする
- 噛めなくなる
- 歯が抜ける
- 顔が老けて見える
などが起こります。
骨再生の代表的治療
GBR(骨誘導再生法)
現在もっとも一般的な骨再生治療です。
減少した骨部分に、
- 骨補填材
- コラーゲン膜
- 自己血液由来成分
などを使用し、
骨が再び作られる環境を整えます。
骨補填材とは?
骨を再生しやすくするための材料です。
主に、
- 人工骨
- 牛由来骨
- 自家骨
- β-TCP
- HA(ハイドロキシアパタイト)
などがあります。
これらは、
「骨の足場」
として機能します。
なぜ膜(メンブレン)を使うのか?
骨は再生速度が遅い組織です。
放置すると、
先に歯茎が入り込んでしまい、
骨が作られるスペースが失われます。
そこで、
GTR膜・GBR膜
を使い、
骨再生スペースを守ります。
骨再生はどこまで可能?
現在では、
- インプラント前の骨造成
- 歯周病による骨欠損
- 抜歯後の骨保存
などで高い成果が出ています。
ただし、
- 重度喫煙
- 糖尿病
- 強い食いしばり
- 慢性炎症
があると成功率は低下します。
つまり骨再生は、
「材料だけ」
ではなく、
“体の治癒力”
が非常に重要なのです。
歯周組織再生とは?
歯を支える組織を再び作る治療
歯周病は単に歯茎が腫れる病気ではありません。
実際には、
- 歯茎
- 歯槽骨
- 歯根膜
- セメント質
など、
歯を支える組織全体が破壊される病気です。
これらを総称して、
歯周組織
と呼びます。
歯周組織再生とは何をするのか?
壊れた歯周組織を、
可能な限り元に近い状態へ回復させる治療です。
単なる消毒ではありません。
「再び組織を作る」
ことを目的としています。
歯周組織再生で重要な4つ
1. 歯槽骨再生
歯を支える骨を回復。
2. 歯根膜再生
歯と骨をつなぐクッション組織。
3. セメント質再生
歯根表面の組織修復。
4. 歯茎改善
炎症改善と安定化。
代表的な再生治療
リグロス
日本で広く使われている再生誘導薬です。
FGF-2という成長因子により、
細胞増殖や血管形成を促進します。
エムドゲイン
ブタ歯胚由来タンパクを利用した再生材料。
歯周組織形成環境を再現する考え方です。
GTR法
特殊膜を用いて、
歯周組織再生スペースを確保します。

再生治療で最も重要なこと
実は、
手術だけではありません。
最も重要なのは、
「再び壊れない環境」
です。
つまり、
- 歯磨き
- 咬み合わせ
- 食いしばり管理
- 禁煙
- 睡眠
- 栄養状態
が極めて重要になります。
最近の再生歯科の考え方
現在の歯科再生医療は、
「削って治す」
から、
「細胞環境を整えて再生を促す」
方向へ進化しています。
その中で、
- エクソソーム
- 骨再生
- 歯周組織再生
は互いに深く関係しています。
つまり、
骨だけ増やしてもダメ
歯茎だけ治してもダメ
炎症だけ止めてもダメ
なのです。
重要なのは、
「口腔全体を健康な再生環境にすること」
です。
2026年以降の未来
今後さらに進むと予想されるのが、
- AI診断
- 幹細胞医療
- エクソソーム応用
- バイオマテリアル
- 個別化再生医療
です。
将来的には、
「抜歯した歯が再び生える」
時代が来る可能性もあります。
しかし現時点で最も重要なのは、
“今ある歯を守ること”
です。
再生医療は、
失われたものを完全に魔法のように戻す医療ではなく、
「体が本来持つ治癒能力を最大限引き出す医療」
なのです。

そもそも「歯の再生」とは何を意味するのか?
まず最初に、多くの方が誤解しているポイントがあります。
現在の再生医療で、
“完全に天然歯が一本まるごと生えてくる”
という段階には、まだ到達していません。
ただし、
「歯を支える組織」
については、かなり高度な再生が可能になってきています。
具体的には、
- 歯を支える骨
- 歯茎
- 歯根膜
- 周囲の血流環境
- 細胞の修復能力
などです。
つまり現代の歯科再生医療は、
「歯そのもの」よりも
「歯を守る土台を再生する医療」
として急速に進歩しているのです。
歯周病で失った骨は再生できるのか?
これは患者さんから非常に多い質問です。
結論から言うと、
「条件次第で可能」
です。
特に近年進化しているのが、
骨再生(GBR)
という治療です。
これは失われた骨の部分に、
- 骨補填材
- 再生膜
- 成長因子
- 自己血液由来成分
などを用いて、骨の再生を促す方法です。
特にインプラント治療では、骨量不足への対応として一般化しています。
現在では、
- 上顎洞挙上術(サイナスリフト)
- ソケットプリザベーション
- GBR法
などが広く行われています。
近年は材料も大きく進化しています。
コラーゲン膜や生体活性材料の改良により、骨形成の安定性が向上しています。
骨再生は「若返り」に近い医療へ進化している
昔の骨造成は、
「骨の量を増やす」
ことが中心でした。
しかし現在は、
「骨が生まれやすい環境を整える」
方向へ進化しています。
つまり、
- 血流
- 幹細胞
- 細胞間情報伝達
- 炎症コントロール
まで含めた、
“生物学的な再生”
が重要視されているのです。
ここで注目されているのが、
エクソソーム
です。
エクソソームとは何か?
最近、テレビや美容医療でもよく聞く言葉ですが、
歯科分野でも急速に研究が進んでいます。
エクソソームとは、
「細胞同士が情報交換するための小さなカプセル」
のようなものです。
細胞は単独で働いているわけではありません。
実は細胞同士が、
「ここを修復して」
「炎症を止めて」
「新しい血管を作って」
という情報を常にやり取りしています。
その情報伝達を担うのがエクソソームです。
特に幹細胞由来エクソソームは、
- 組織修復
- 炎症抑制
- 血管新生
- 細胞活性化
などに関与すると考えられています。
そのため近年では、
歯科再生医療 × エクソソーム
という研究が世界中で進んでいます。
エクソソームで歯周病は改善するのか?
現時点では、
「研究段階」
の部分も多いです。
ただし非常に期待されている分野です。
歯周病は単なる感染症ではありません。
実際には、
- 慢性炎症
- 血流低下
- 組織破壊
- 細胞老化
が複雑に絡み合っています。
つまり、
「菌を減らすだけでは完全に治らない」
ケースも多いのです。
そこでエクソソームによって、
- 炎症環境改善
- 細胞活性化
- 組織修復促進
が期待されています。
特に歯周病で失われた歯周組織の回復に対して、
世界中で研究が進行しています。
歯周組織再生とは?
ここで重要なのが、
歯周組織再生
です。
歯周病では、
- 歯槽骨
- 歯根膜
- セメント質
- 歯茎
などが破壊されます。
昔は、
「進行を止める」
ことが限界でした。
しかし現在は、
「失われた組織を再生させる」
方向へ変わってきています。
代表的な治療としては、
- リグロス
- エムドゲイン
- GTR法
- 再生誘導療法
などがあります。
これらは、
「細胞が再び組織を作りやすい環境」
を作る治療です。
歯周組織再生が成功する人・しない人
ここは非常に重要です。
再生医療は万能ではありません。
成功率を左右する大きなポイントがあります。
それが、
- 喫煙
- 糖尿病
- 強い食いしばり
- 歯ぎしり
- 清掃不良
- 慢性炎症
です。
つまり、
「治る環境」
が必要なのです。
特に最近増えているのが、
ストレス性の食いしばりによる破壊
です。
どれだけ再生治療をしても、
過剰な力が加わると、
骨や歯周組織は再び壊れてしまいます。
そのため現在の再生歯科では、
- 咬合管理
- 睡眠
- 自律神経
- 栄養
- 血流改善
まで含めた総合的な治療が重視されています。
「歯が再生する薬」は本当にできるのか?
近年、大きな話題になっているのが、
「歯を生やす薬」
です。
実際に国内外で研究が進んでいます。
特定のタンパク質を制御することで、
歯胚形成を促す研究が報告されています。
将来的には、
「失った歯が再び生える」
可能性もゼロではありません。
ただし2026年現在では、
まだ一般臨床レベルではありません。
現時点で現実的なのは、
- 骨再生
- 歯周組織再生
- インプラント周囲組織改善
などです。
インプラント分野でも再生医療は進化している
再生医療は天然歯だけではありません。
インプラント治療でも大きく進化しています。
現在は、
- 骨との結合速度向上
- 骨形成促進
- 炎症抑制
- 周囲組織安定化
を目的とした研究が進んでいます。
つまりインプラントも、
「埋めるだけ」
から、
「生体と調和させる」
時代へ変わっています。
再生医療で「若々しい口元」も変わる
意外と知られていませんが、
口腔内の老化は、
顔全体の老化と深く関係しています。
例えば、
- 歯茎が痩せる
- 骨が減る
- 噛む力が落ちる
と、
- ほうれい線
- フェイスライン
- たるみ
にも影響します。
最近では、
「噛めること」
そのものがアンチエイジングとして注目されています。
つまり再生歯科は、
単なる治療ではなく、
“健康寿命”
“美容”
“若返り”
とも関係しているのです。

再生医療の限界も知るべき
ここは非常に大切です。
現在の再生医療は、
魔法ではありません。
ネット上では、
- 歯が完全再生する
- 何歳でも元通り
- エクソソームですべて治る
のような極端な情報もあります。
しかし実際には、
- 個人差
- 病状
- 炎症状態
- 生活習慣
によって結果は大きく変わります。
特に重度歯周病では、
完全回復が難しいケースもあります。
だからこそ重要なのは、
「壊れてから治す」
より、
「壊れる前に守る」
ことです。
2026年以降、歯科医療はどう変わるのか?
これからの歯科医療は、
「削る医療」
から、
「守る医療」
へ変化していきます。
さらにその先には、
「再生する医療」
があります。
特に今後伸びると考えられるのが、
- エクソソーム応用
- AI診断
- 再生誘導技術
- 幹細胞研究
- 個別化医療
です。
さらにCBCTやAI解析技術の進化により、骨や歯周組織をより精密に評価する流れも加速しています。
歯科は今、
“未来医療”
に最も近い分野のひとつになりつつあります。
当院で大切にしている考え方
「できるだけ削らない」
「できるだけ抜かない」
「できるだけ残す」
という考え方を大切にしています。
再生医療が進化しても、
最も重要なのは、
“今ある歯を守ること”
です。
そのためには、
- 定期管理
- 噛み合わせ管理
- 食いしばり対策
- 早期発見
- 予防歯科
が非常に重要になります。
まとめ|歯は「再生できない」時代から変わり始めている
2026年現在、
歯科医療は確実に進化しています。
特に、
- エクソソーム
- 骨再生
- 歯周組織再生
は、これからの歯科医療を大きく変える可能性があります。
まだ完全に「歯が生え変わる」時代ではありません。
しかし、
「失った組織を回復させる」
ことは、すでに現実になり始めています。
そして今後10年で、
歯科医療はさらに大きく変わる可能性があります。
だからこそ今重要なのは、
“未来の医療を待つ”ことではなく、
“今ある歯を守りながら、再生できる環境を整えること”
なのです。
